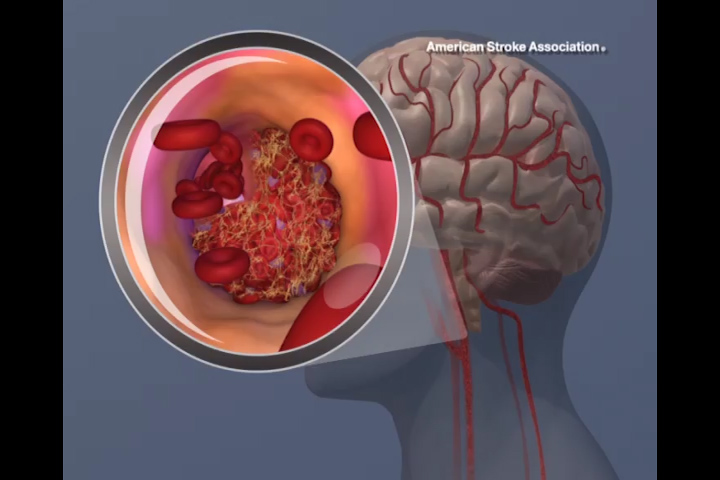
I sintomi dell’ictus che scompaiono in meno di un’ora, noti come attacco ischemico transitorio (TIA), necessitano di una valutazione di emergenza, per aiutare a prevenire un ictus conclamato. È quanto raccomandato da un nuovo Scientific Statement dell’American Heart Association, pubblicata recentemente sulla rivista Stroke.
La dichiarazione offre un approccio standardizzato alla valutazione delle persone con sospetto TIA, con una guida specifica per gli ospedali nelle aree rurali che potrebbero non avere accesso a tecniche di imaging avanzato o a un neurologo in loco.
Un colpo di avvertimento
Ogni anno, circa 240.000 persone negli Stati Uniti subiscono un TIA, sebbene questa stima possa essere inferiore alla realtà, perché i sintomi tendono a scomparire entro un’ora. Sebbene il TIA in sé non causi danni permanenti, quasi 1 su 5 di coloro che hanno un TIA avrà un ictus in piena regola entro tre mesi e quasi la metà di questi si verificherà entro due giorni. Per questo motivo, un TIA è descritto più accuratamente come un colpo di avvertimento, piuttosto che come un “mini-ictus”, come viene spesso chiamato.
I sintomi del TIA sono gli stessi dei sintomi dell’ictus, solo temporanei. Iniziano improvvisamente e possono avere una o tutte queste caratteristiche:
- I sintomi iniziano forti e poi svaniscono
- I sintomi in genere durano meno di un’ora
- Caduta dei muscoli del viso
- Debolezza su un lato del corpo
- Intorpidimento su un lato del corpo
- Difficoltà a trovare le parole giuste/discorso confuso
- Capogiri, perdita della vista o difficoltà a camminare
FAST, acronimo per i sintomi, può essere utilizzato per identificare un TIA:
- F (Face dropping) ― Abbassamento dei muscoli del viso o intorpidimento
- A (Arm weakness) ― Debolezza del braccio
- S (Speech difficulty) – Difficoltà di parola
- T (Time to call) – È ora di chiamare il 118, anche se i sintomi scompaiono.
Un pronto soccorso con risorse limitate
«La diagnosi con sicurezza di un TIA è difficile poiché la maggior parte dei pazienti è tornata alla normale funzionalità quando arriva al pronto soccorso», ha affermato Hardik P. Amin, presidente del comitato di scrittura della dichiarazione scientifica e professore associato di neurologia e direttore medico dell’ictus presso lo Yale New Haven Hospital, St. Raphael Campus a New Haven, Connecticut. «C’è anche variabilità in tutto il paese nel workup che i pazienti con TIA possono ricevere. Ciò può essere dovuto a fattori geografici, risorse limitate presso i centri sanitari o diversi livelli di comfort ed esperienza tra i professionisti medici».
Ad esempio, ha detto Amin: «Qualcuno con un TIA che va in un pronto soccorso con risorse limitate potrebbe non ottenere la stessa valutazione che otterrebbe in un centro per l’ictus certificato. Questa dichiarazione è stata scritta pensando a quei medici o internisti del pronto soccorso, professionisti in aree con risorse limitate che potrebbero non avere accesso immediato a un neurologo vascolare e devono prendere decisioni impegnative di valutazione e trattamento».
La dichiarazione include anche una guida per aiutare gli operatori sanitari a distinguere tra un TIA e un «imitatore del TIA», una condizione che condivide alcuni segni con il TIA, ma è dovuta ad altre condizioni mediche come ipoglicemia, convulsioni o emicrania. I sintomi di una mimica TIA tendono a diffondersi in altre parti del corpo e ad aumentare di intensità nel tempo.
Chi è a rischio di TIA?
Le persone con fattori di rischio cardiovascolare, come ipertensione, diabete, obesità, colesterolo alto e fumo, sono ad alto rischio di ictus e TIA. Altre condizioni che aumentano il rischio di TIA includono la malattia delle arterie periferiche, la fibrillazione atriale, l’apnea ostruttiva del sonno e la malattia coronarica. Inoltre, una persona che ha avuto un precedente ictus è ad alto rischio di TIA.
Quali test devono essere fatti per primi al pronto soccorso?
Dopo aver valutato i sintomi e l’anamnesi, l’imaging dei vasi sanguigni nella testa e nel collo è una prima valutazione importante. Una TC cranica senza mezzo di contrasto dovrebbe essere eseguita inizialmente nel pronto soccorso per escludere emorragie intracerebrali e imitazioni di TIA. L’angiografia TC può essere eseguita anche per cercare segni di restringimento delle arterie che portano al cervello. Quasi la metà delle persone con sintomi di TIA ha un restringimento delle grandi arterie che portano al cervello.
Una risonanza magnetica (MRI) è il modo preferito per escludere lesioni cerebrali (cioè un ictus), idealmente eseguita entro 24 ore dall’inizio dei sintomi. A circa il 40% dei pazienti che si presentano al pronto soccorso con sintomi di TIA verrà effettivamente diagnosticato un ictus sulla base dei risultati della risonanza magnetica. Alcuni pronto soccorso potrebbero non avere accesso a uno scanner MRI e potrebbero ammettere il paziente in ospedale per la risonanza magnetica o trasferirlo in un centro con accesso rapido a questo esame strumentale.
Le analisi del sangue dovrebbero essere completate nel pronto soccorso per escludere altre condizioni che possono causare sintomi simili a TIA, come ipoglicemia o infezione, e per verificare la presenza di fattori di rischio cardiovascolare come diabete e colesterolo alto.
Fattori di rischio correlati al cuore
Una volta diagnosticato il TIA, si consiglia un esame cardiaco, per la possibilità che sia dovuto a fattori correlati al cuore. Idealmente, questa valutazione dovrebbe essere effettuata nel pronto soccorso, tuttavia, potrebbe essere coordinata come visita di follow-up con lo specialista appropriato, preferibilmente entro una settimana dal TIA. Un elettrocardiogramma per valutare il ritmo cardiaco è suggerito per lo screening per la fibrillazione atriale, che viene rilevata fino al 7% delle persone con ictus o TIA.
L’American Heart Association raccomanda che il monitoraggio cardiaco a lungo termine, entro sei mesi da un TIA, sia ragionevole se la valutazione iniziale suggerisce un problema correlato al ritmo cardiaco come causa di un TIA o di un ictus.
La consulenza neurologica precoce, di persona o tramite telemedicina, è associata a tassi di mortalità inferiori dopo un TIA. Se la consultazione non è possibile durante la visita di emergenza, lo Statement suggerisce di una visita neurologica idealmente entro 48 ore, ma non più di una settimana dopo un TIA, dato l’alto rischio di ictus nei giorni successivi. La dichiarazione cita la ricerca secondo cui circa il 43% delle persone che hanno avuto un ictus ischemico (causato da un coagulo di sangue) ha avuto un TIA nella settimana prima dell’ictus.
Valutazione del rischio di ictus dopo TIA
Un modo rapido per valutare il rischio di ictus futuro di un paziente dopo TIA è il punteggio ABCD2 a 7 punti, che stratifica i pazienti in rischio basso, medio e alto in base a età, pressione arteriosa, caratteristiche cliniche (sintomi), durata dei sintomi (meno di o superiore a 60 minuti) e Diabete. Un punteggio di 0-3 indica un rischio basso, 4-5 è un rischio moderato e 6-7 è un rischio alto. I pazienti con punteggi ABCD2 da moderati ad alti possono essere presi in considerazione per il ricovero in ospedale.
La collaborazione tra professionisti del pronto soccorso, neurologi e professionisti delle cure primarie è fondamentale per garantire che il paziente riceva una valutazione completa e un piano ambulatoriale ben strutturato per la futura prevenzione dell’ictus alla dimissione.
«Incorporare questi passaggi per le persone con sospetto TIA può aiutare a identificare quali pazienti trarrebbero beneficio dal ricovero in ospedale, rispetto a quelli che potrebbero essere dimessi in sicurezza dal pronto soccorso con un attento follow-up», ha affermato Amin. «Questa guida fornisce ai medici in contesti accademici sia rurali che urbani informazioni per aiutare a ridurre il rischio di ictus futuro».