Come trattare un paziente con forame ovale pervio, in prevenzione primaria, è fonte di molte incertezze. Si pone innanzitutto il dubbio se proporre un intervento di chiusura percutanea del difetto. Poi è necessario valutare l’opportunità di iniziare o meno una terapia antiaggregante. Purtroppo i dati disponibili a tutt’oggi spesso non consentono di orientarsi con certezza sulla decisione finale.
Nonostante per la prevenzione secondaria le strategie siano meglio delineate, anche in questo caso possono però sorgere dubbi nei confronti di tre approcci possibili: chiusura del difetto, anticoagulazione, antiaggregazione.
Anche se si può pensare che la chiusura della comunicazione interatriale risolva in modo definitivo il problema, in realtà non sono disponibili evidenze cliniche che depongano con chiarezza a favore dell’intervento rispetto ad un trattamento farmacologico.
A fornire preziose informazioni in questo senso arriva ora un nuovo studio pubblicato sul New England Journal of Medicine, che ha confrontato la chiusura del forame ovale, associata ad un trattamento antiaggregante, con il solo trattamento antiaggregante, e il solo trattamento antiaggregante con una terapia anticoagulante.
La sperimentazione, condotta in 34 centri, tra Francia e Germania, ha incluso pazienti con un recente ictus criptogenetico, attribuito ad un forame ovale pervio con aneurisma settale o ampio shunt destro-sinistro. I 663 pazienti inclusi avevano un’età compresa tra i 16 e i 60 anni.
I pazienti sottoposti a chiusura del difetto sono stati trattati con doppia antiaggregazione (75 mg ASA e 75mg clopidogrel) per tre mesi, seguita da singola antiaggregazione. Il trattamento anticoagulante comprendeva antagonisti della vitamina K (INR compreso tra 2 e 3) o anticoagulanti diretti (dabigatran, rivaroxaban, apixaban).
Nel confronto tra i due gruppi di pazienti con chiusura del forame e terapia antiaggregante, o sola terapia antiaggregante, emerge come nel primo non siano stati registrati ictus nel corso del follow-up dello studio, durato mediamente 5,3 anni. Al contrario, nei pazienti in solo trattamento antipiastrinico sono stati registrati 14 eventi di questo tipo, con un rischio proiettato a 5 anni del 4,9%. Considerando l’incidenza di qualsiasi evento ischemico (ictus, TIA, embolismo periferico), questa è risultata inferiore nei pazienti sottoposti ad intervento rispetto a quella registrata nei pazienti in solo trattamento farmacologico (3,4% versus 8,9%).
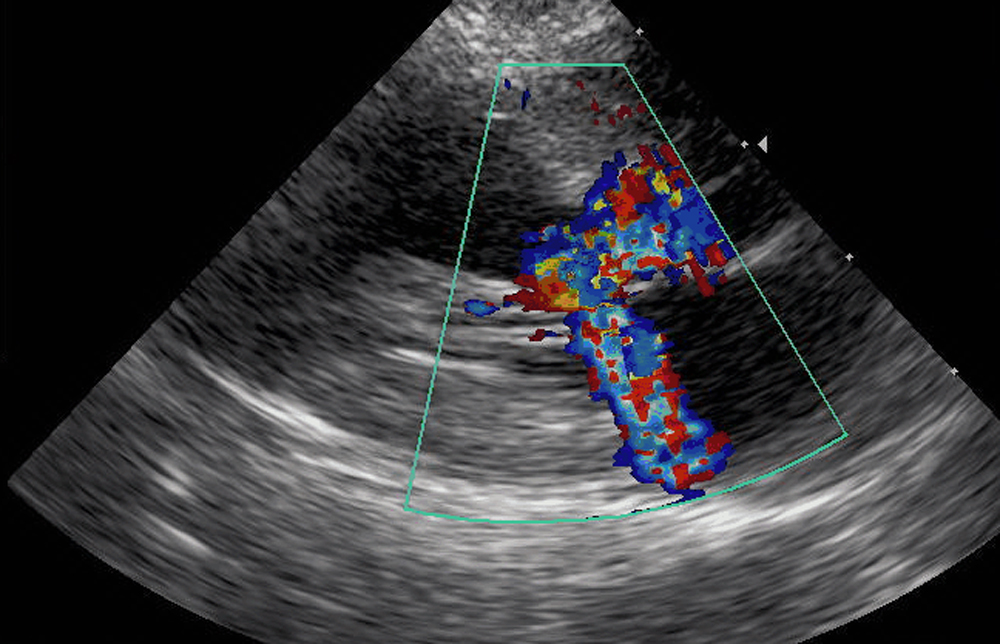
E’ interessante notare come un ecocardiogramma di controllo a una media di 10,8 mesi dall’intervento, ha evidenziato nel 93% dei casi assenza o un minimo passaggio di microbolle a livello settale. Nel 4,6% dei pazienti sottoposti a intervento, è comparsa una fibrillazione o un flutter atriale.
Nel confronto tra i pazienti trattati con solo anticoagulante o antiaggregante, sono stati registrati 3 ictus nel primo gruppo (1,6%) e 7 nel secondo (4%). La bassissima incidenza di eventi ischemici ha impedito di ottenere una valutazione appropriata della significatività in questa parte dell’analisi.
Quanto emerge da questo studio sembra quindi indicare con chiarezza come la chiusura percutanea del forame ovale, in prevenzione secondaria, associata ad un trattamento antiaggregante metta al riparo i pazienti da futuri eventi ischemici. Il solo trattamento antiaggregante non sembra altrettanto efficace.
Si tratta certamente di risultati molto interessanti, ma c’è purtroppo un aspetto che questa sperimentazione non ha valutato, ovvero l’efficacia del solo intervento percutaneo, non associato all’antiaggregazione, rispetto al solo trattamento farmacologico. Infatti, se è comunemente riconosciuta l’utilità di questo trattamento per i primi sei mesi che seguono la procedura, nulla si sa con certezza sull’opportunità di proseguire a lungo termine questi farmaci.
A risolvere questo dilemma contribuisce un ulteriore lavoro sul tema, pubblicato sullo stesso numero del New England Journal of Medicine, dove vengono confrontati pazienti sottoposti, in prevenzione secondaria, ad intervento di chiusura percutanea o a solo trattamento antiaggregante. I risultati indicano come l’intervento riparativo sia superiore rispetto alla sola terapia medica nel prevenire ulteriori eventi ischemici.
Sul giornale appare associato un terzo lavoro sullo stesso argomento. Anch’esso ha confrontato, come nel primo caso, chiusura del forame e antiaggregazione piastrinica alla sola terapia farmacologica. I risultati ottenuti sono simili a quelli evidenziati nella sperimentazione di cui vi abbiamo fin qui parlato.
L’argomento resta comunque ancora aperto ad ulteriori contribuiti. L’elevata prevalente nella popolazione della pervietà del forame ovale, stimata tra il 15 e il 35%, rende necessario identificare chiare procedure nella scelta degli interventi da programmare nella prevenzione primaria e secondaria degli eventi ischemici.










Ma con un forame molto piccolo e necessario l’intervento?
Il difetto del setto interatriale è una cardiopatia molto comune, ma molto spesso non viene diagnosticata perché solo raramente causa sintomi.
I difetti più piccoli solitamente non richiedono una chiusura. La scelta di intervenire o meno si basa peraltro sulla valutazione di alcuni parametri. Tra questi vi sono eventuali alterazioni delle cavità cardiache indotte dal difetto, il sospetto di una embolia paradossa e la presenza di un’ipertensione arteriosa polmonare.