La rivista Science ha pubblicato lo scorso 23 marzo un numero speciale dedicato all’immunoterapia per il trattamento del cancro. Compongono la parte principale di quest’uscita quattro review dedicate in a: immunoterapia mediante blocco del checkpoint, vaccini per il cancro, immunoterapia cellulare CAR T e microbioma nell’immunoterapia del cancro.
L’immunoterapia per il trattamento delle neoplasie
La storia dell’immunoterapia per il cancro inizia verso la fine del XIX secolo, quando il Dr. William Coley si dedica ad esperimenti volti a modulare il sistema immunitario per evocare una risposta antagonista allo sviluppo dei tumori. La sua idea nasceva dall’osservazione di alcuni casi di erisipela, in cui l’infezione induceva una remissione del cancro. Per questo, nel 1891, ha iniziato a inoculare miscele di Streptococcus pyogenes vivo e inattivato e Serratia marcescens nei tumori dei pazienti, ottenendo la remissione completa e duratura di diversi tipi di tumori maligni, tra cui il sarcoma, il linfoma e il carcinoma testicolare.
Da allora, quando questo trattamento veniva chiamato “le tossine di Coley”, i progressi in questo campo sono stati enormi, fornendo risultati sempre più promettenti. Negli ultimi decenni l’immunoterapia oncologica è diventata una parte importante del trattamento di alcuni tipi di cancro.
Esistono due vie principali per ottenere un’immunoterapia efficace. La prima consiste nello stimolare il sistema immunitario in modo che agisca in modo più energico e mirato contro le cellule tumorali, in considerazione del fatto che esso non sempre le riconosce come estranee, perché non sono abbastanza diverse dalle cellule normali. Il secondo prevede l’inoculazione di componenti del sistema immunitario, come ad esempio gli anticorpi.
L’immunoterapia funziona meglio in alcuni tipi di cancro, piuttosto che in altri, e può essere utilizzata da sola o in associazione con atri trattamenti.
Tipi di immunoterapia per il cancro
Esistono quattro principali tipi di immunoterapia per il cancro.
- Gli anticorpi monoclonali.
- Gli inibitori del checkpoint immunitario.
- I vaccini.
- Il trasferimento di cellule adottive.
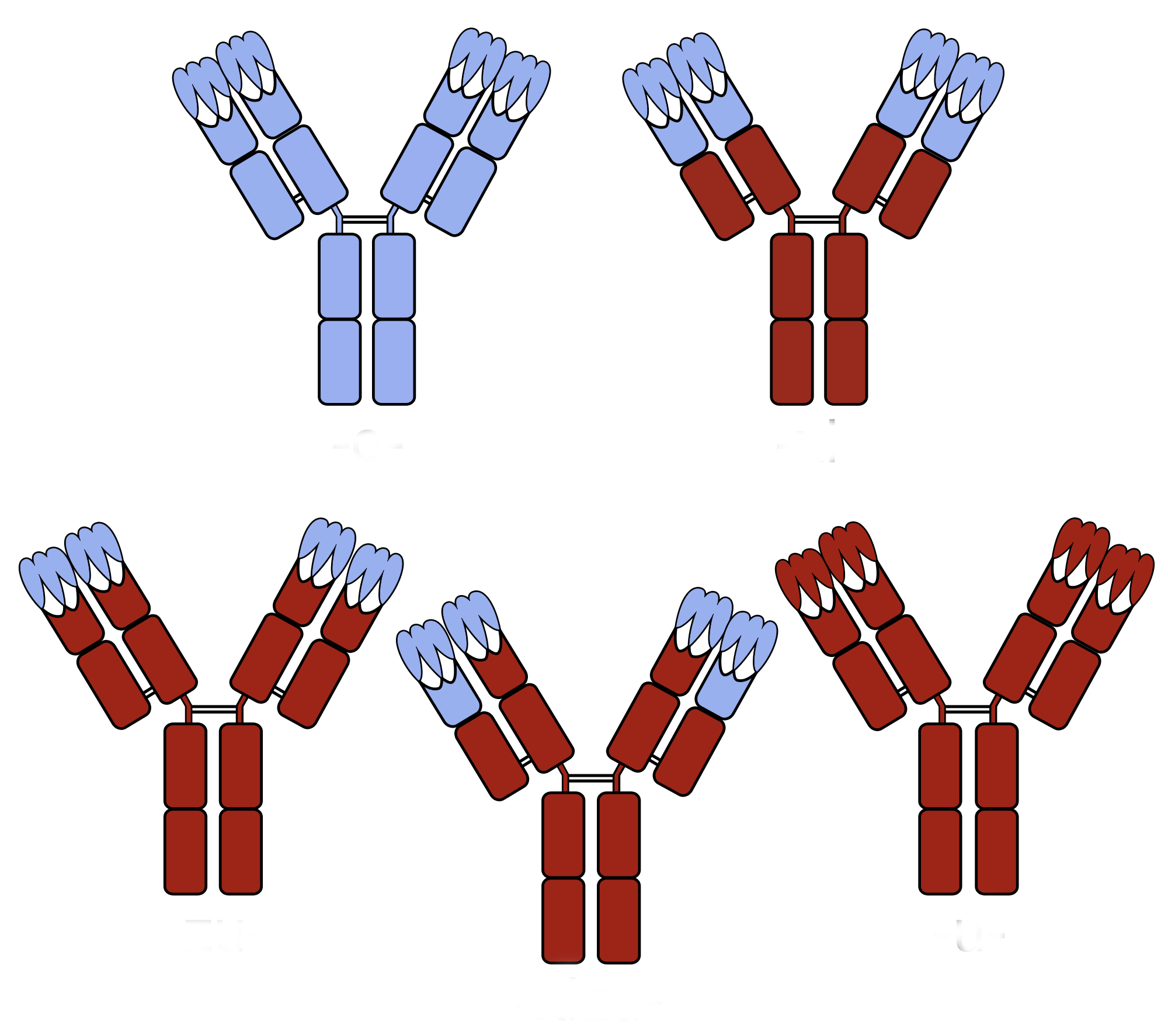
Gli anticorpi monoclonali
Gli anticorpi monoclonali vengono ottenuti in modo indotto e hanno la peculiarità di possedere caratteristiche recettoriali in grado di produrre un legame con specifiche cellule tumorali.
Per creare un anticorpo monoclonale è innanzitutto indispensabile identificare l’antigene da attaccare, cosa non sempre facile, così che questo tipo di terapia è efficace in un numero limitato di neoplasie.
Gli inibitori del checkpoint immunitario
Il sistema immunitario è normalmente in grado di distinguere tra le cellule normali e quelle che considera “estranee”. Ciò gli consente di attaccare solamente queste ultime. Per fare questo, utilizza “checkpoint”, molecole espresse su alcune cellule immunitarie che devono essere attivate o inattivate per innescare una risposta immunitaria. Le cellule tumorali a volte trovano il modo di ingannare questi checkpoint, per evitare di essere attaccate.
Lo sviluppo della moderna immuno-oncologia ha subito una grande accelerazione con la scoperta dei checkpoint inhibitors, molecole in grado di inibire la risposta immunitaria nei confronti delle cellule tumorali. Il trattamento consiste quindi nel combattere queste molecole con anticorpi monoclonali, in modo che la loro inibizione lasci libero spazio all’intervento del sistema immunitario. Nivolumab è stato il primo inibitore del checkpoint immunitario PD-1 (programmed death-1) ad essere approvato dalla European Medicines Agency (EMA) nel giugno 2015 ed è così disponibile per il trattamento dei pazienti con melanoma avanzato (non operabile o metastatico).
La PD-1 è una di queste proteine “checkpoint” e agisce come un “interruttore” impedendo alle cellule T di attaccare altre cellule del corpo. Lo fa quando si collega a PD-L1, una proteina espressa su alcune cellule normali e tumorali. Quando PD-1 si lega a PD-L1, la cellula T viene inibita. Alcune cellule tumorali hanno una grande quantità di PD-L1, che le aiuta a sfuggire all’attacco immunitario.
Gli anticorpi monoclonali che prendono di mira PD-1 hanno dimostrato di essere utili nel trattamento di diversi tipi di cancro, tra cui il melanoma della pelle, il cancro del polmone non a piccole cellule, il cancro del rene, il cancro alla vescica e il linfoma di Hodgkin.
Gli inibitori di PD-L1 hanno dimostrato di essere utili nel trattamento del cancro della vescica e del cancro del polmone non a piccole cellule.
Aspetto negativo di questo tipo di trattamento è che può consentire al sistema immunitario di attaccare alcuni organi sani.
I vaccini
I vaccini contro il cancro hanno lo scopo di evocare risposte immunitarie contro specifiche linee cellulari tumorali, attraverso un classico procedimento di sensibilizzazione.
Alcuni tipi di cancro sono causati da virus. I vaccini che aiutano a proteggere da queste infezioni possono quindi aiutare a prevenire alcuni di questi tumori. Alcuni ceppi del virus del papilloma umano sono stati collegati allo sviluppo di neoplasie della cervice, anali e della gola. I vaccini contro l’HPV possono aiutare a proteggere contro alcuni di questi tumori.
Le persone che hanno infezioni croniche con il virus dell’epatite B (HBV) sono a maggior rischio di cancro al fegato. Anche in questo caso un vaccino specifico può aiutare a prevenire l’infezione da HBV e quindi ridurre di sviluppare la neoplasia.
Esistono poi vaccini che cercano di ottenere un’attivazione del sistema immunitario per indurre un attacco diretto alle cellule tumorali. Alcuni di questi vaccini sono costituiti da cellule tumorali, parti di cellule o antigeni puri. A volte le cellule immunitarie di un paziente vengono rimosse ed esposte a queste sostanze in laboratorio per creare il vaccino. Una volta che il vaccino è pronto, viene iniettato per aumentare la risposta immunitaria contro le cellule tumorali.
Il trasferimento di cellule adottive
Il trasferimento di cellule T adottive, ovvero di linfociti, in pazienti neoplastici, ha aperto un nuovo capitolo dell’immuno-oncologia moderna, con un’efficacia dimostrata delle cellule T ingegnerizzate con recettori chimerici per l’antigene (CAR), nel trattamento della leucemia e del linfoma.
Questa promettente terapia combattere il cancro con cellule T modificate in laboratorio, in modo che possano trovare e distruggere le cellule tumorali. Viene a volte considerata come un tipo di terapia genica o cellulare. Si basa sul principio che le cellule tumorali hanno antigeni, ma il sistema immunitario non è sempre in grado di riconoscerli come estranei. Le cellule T CAR sono modificate dall’aggiunta di un recettore artificiale, chiamato appunto recettore dell’antigene chimerico, che le aiuta a identificare meglio specifici antigeni delle cellule tumorali.
Dal momento che diversi tipi di cancro hanno antigeni diversi, ciascuna T CAR è prodotta per un antigene specifico del cancro.
Review 1 – Gli inibitori del checkpoint immunitario
Il numero speciali di Science dedicato all’immunoterapia per il cancro si apre con una review sugli inibitori del checkpoint immunitario. Nell’articolo viene ribadito come il momento cruciale nella scoperta di questo nuovo trattamento è stato la scoperta di una proteina in grado di svolgere un potente effetto inibitorio sulle risposte delle cellule T: la proteina 4 citotossica associata ai linfociti T (CTLA-4).
Nelle cellule T di riposo questa proteina è intracellulare, ma dopo una specifica stimolazione si sposta sulla superficie della cellula e media un segnale inibitorio in grado di arrestare sia la proliferazione che l’attivazione cellulare.
Viene poi discusso il ruolo del recettore per la morte cellulare programmata PD-1, che ha dimostrato avere un ruolo importante come inibitore delle cellule T antitumorali, nonché gli effetti clinici delle terapie che inibiscono questo recettore, che vengono considerate uno dei progressi più importanti nella storia del trattamento del cancro. Ad oggi sono disponibili cinque anticorpi anti-PD-1 o anti-PDL1 approvati dalla FDA per 11 indicazioni in trattamenti oncologici.
La review continua discutendo i meccanismi di risposta e resistenza alla terapia anti-PD-1 e la terapia combinata CTLA-4 e anti-PD-1.
Review 2 – I vaccini per la terapia del cancro
La seconda review è dedicata ai vaccini per l’immunoterapia contro il cancro e si apre con la sequenza storica delle scoperte che hanno portato al perfezionamento di questo tipo di trattamento. Dal 1916, quando Ernest Tyzzer introdusse il termine “mutazione somatica”, riconoscendo l’acquisizione di nuove caratteristiche immunogeniche da parte delle cellule tumorali, per la formazione sulla loro superficie di proteine con sequenze alterate, chiamate “neoantigeni”, mentre le loro parti che si legano agli anticorpi (epitopi) vengono chiamati “neoepitopi”.
Sono quindi presentati gli studi preclinici e clinici che hanno utilizzato vaccini mirati, per indurre risposte immunitarie su queste proteine mutate e l’utilizzo di neoantigeni per stimolare la risposta immunitaria.
Viene infine discussa la metodologia per la creazione dei vaccini antitumorali, sottolineando come uno degli aspetti critici di questo processo sia la creazione di una mappa del “mutanoma” ovvero delle sequenze proteiche alterate che si esprimono sulla superficie cellulare, in modo da selezionare le mutazioni più adatte ad essere bersaglio della risposta immunitaria.
Review 3 – Le cellule T ingegnerizzate con recettori chimerici per l’antigene (CAR)
La terza review affronta il tema dell’immunoterapia con cellule T ingegnerizzate con recettori chimerici per l’antigene.
Viene indicato che esistono tre forme di trasferimento di cellule T adottive per la terapia del cancro. La prima comprende i linfociti infiltranti il tumore (TIL), che si sono dimostrati in grado di indurre risposte complete e durature nei pazienti con melanoma metastatico. La seconda si basa sull’utilizzo dei recettori dei linfociti T (TCR), responsabili del riconoscimento degli antigeni presentati dal complesso maggiore di istocompatibilità. Si ottengono con una tecnologia di trasferimento genico, applicata ai linfociti T del sangue periferico. La terza ed ultima forma utilizza le cellule T ingegnerizzate con recettori chimerici per l’antigene, anch’esse realizzate attraverso processi di trasferimento genico.
L’articolo si completa discutendo le prospettive del trattamento con cellule CAR, in particolare per quanto riguarda il loro impiego nei tumori solidi, e sulle disparità nell’uso e nella commercializzazione della terapia con cellule T CAR.
Review 4 – Il microbioma nell’immunoterapia del cancro
L’ultima review di questo numero speciale di Science dedicato all’immunoterapia oncologica, riguarda la più recente novità in questo campo, ovvero il ruolo del microbioma in oncologia.
E’ messa in risalto l’importanza dell’interazione tra l’ospite e la sua flora microbica, in grado di influenzare lo sviluppo del cancro, ma anche la sua progressione e la risposta ai trattamenti, condizionando così l’esito finale della malattia. Viene ricordato come in alcuni casi la flora microbica si è dimostrata in grado di agire direttamente come agente cancerogeno, attraverso differenti meccanismi, quali la produzione di un metabolita tossico o inducendo una immunosoppressione.
L’articolo presenta le più importanti tappe nello sviluppo di questo tipo di immunoterapia, analizzando in dettaglio il suo meccanismo d’azione. Conclude con alcune note sul futuro sviluppo di questo tipo di trattamento, e sulle attuali limitazioni regolatorie, e con la considerazione che la terapia oncologica del futuro non potrà prescindere da una precisa identificazione del microbioma del paziente, per poter agire con strumenti specifici al fine di correggerne eventuali difetti e favorire così l’efficacia dei trattamenti intrapresi.
Franco Folino